PANCREATIT - Ursachen, Symptome und Behandlung


Pankreatitis ist die Bezeichnung für eine Entzündung der Bauchspeicheldrüse. Wenn die Entzündung der Bauchspeicheldrüse plötzlich auftritt, also akut, stehen wir vor einer akuten Pankreatitis. Wenn eine Entzündung wiederkehrend ist und Anzeichen einer anhaltenden Schädigung der Bauchspeicheldrüse vorliegen, nennen wir sie chronische Pankreatitis.
In diesem Text werden wir auf folgende Punkte zur Pankreatitis eingehen:
- Funktionen der Bauchspeicheldrüse.
- Was ist Pankreatitis?
- Unterschiede zwischen chronischer Pankreatitis und akuter Pankreatitis.
- Symptome der Pankreatitis.
- Ursachen der Pankreatitis.
- Behandlung von Pankreatitis.
Was sind die Funktionen der Bauchspeicheldrüse?
Die Bauchspeicheldrüse ist eine große, etwa 20 cm lange, flach geformte Drüse, die sich im Bauch unmittelbar hinter dem Magen befindet. Es hat eine enge Verbindung mit den Gallengängen und dem Zwölffingerdarm (dem Anfangsteil des Dünndarms).
Die Bauchspeicheldrüse hat zwei grundlegende Funktionen: Sie nimmt am Prozess der Nahrungsverdauung teil und produziert wichtige Hormone zur Kontrolle des Blutzuckers, wie Insulin und Glucagon.
Die Bauchspeicheldrüse produziert Enzyme, die bei der Verdauung von Proteinen, Fetten und Kohlenhydraten helfen. Diese Verdauungsenzyme, verdünnt in einer Lösung namens Pankreas-Saft, werden direkt in den Zwölffingerdarm freigesetzt, wo sie Lebensmittel finden, die gerade aus dem Magen freigesetzt werden. Pankreas-Saft ist auch reich an Bicarbonat, die zur Neutralisierung der Säure von Lebensmitteln aus dem Magen, die einen sehr niedrigen pH-Wert haben.
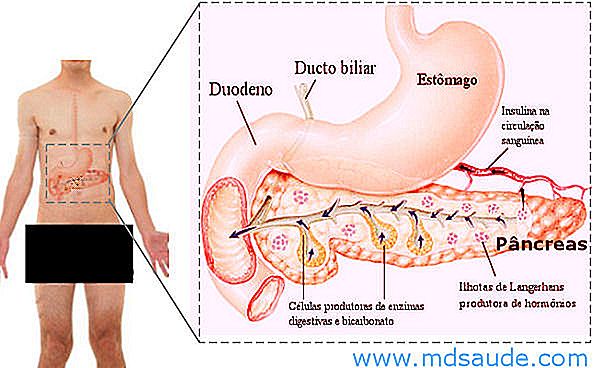
Genauso wie die Nahrung die Produktion von Pankreassaft stimuliert, um die Verdauung von Nährstoffen zu unterstützen, induziert sie auch die Produktion von Hormonen, die in den Blutkreislauf freigesetzt werden. Die zwei wichtigsten Hormone, die von der Bauchspeicheldrüse synthetisiert werden, sind Insulin und Glucagon, die von einer Gruppe von Zellen produziert werden, die Langerhans-Inseln genannt werden .
Insulin ist das Hormon, das es den Zellen ermöglicht, den Blutzucker aufzunehmen und als Energiequelle zu nutzen. Der Hauptreiz für die Insulinproduktion ist der Anstieg des Blutzuckerspiegels, der normalerweise nach den Mahlzeiten auftritt. Wenn der Blutzucker ansteigt, wird das in der Bauchspeicheldrüse produzierte Insulin in den Blutkreislauf freigesetzt, wodurch die Zellen die eintretende Glukose aus der Nahrung aufnehmen können.
Wenn aus irgendeinem Grund kein Insulin vorhanden ist, besteht für die Zellen keine Möglichkeit, die im Blut vorhandene Glukose zu verbrauchen, wodurch der Blutzuckerspiegel konstant hoch bleibt. Dieser Prozess führt zum berühmten Diabetes mellitus (lesen Sie: WAS IST DIABETES?).
Glucagon ist ein Insulin-Antagonist-Hormon, das heißt, es hat die umgekehrte Funktion. Wenn die Glukosespiegel sehr niedrig sind, verhindert die Bauchspeicheldrüse die Freisetzung von Insulin und stimuliert die Produktion von Glukagon, das zusätzlich zur Verhinderung der Aufnahme von Glukose durch die Zellen auf die Leber wirkt und die Produktion von Glukose dadurch stimuliert.
Wenn der Glukosespiegel wieder ansteigt, beginnen die Glucagonspiegel abzufallen und der Insulinspiegel steigt wieder an. Auf diese Weise kann die Bauchspeicheldrüse unseren Blutzuckerspiegel immer im Bereich von 60 mg / dl bis 140 mg / dl halten, selbst nach den Mahlzeiten.
1- Akute Pankreatitis
Die in der Bauchspeicheldrüse produzierten Verdauungsenzyme werden erst aktiv, wenn sie den Zwölffingerdarm erreichen. Eine Pankreatitis tritt auf, wenn diese Enzyme aus irgendeinem Grund aktiviert werden, wenn sie sich noch im Pankreas befinden, wodurch sie beginnen, verdaut zu werden.
Ursachen der akuten Pankreatitis
In mehr als 75% der Fälle tritt eine akute Pankreatitis durch Alkoholmissbrauch (siehe: WIRKUNGEN VON ALKOHOL UND ALKOHOLISMUS) oder ein Gallenstein auf, der am Ausgang des Pankreasganges feststeckt und den Abfluss der Enzyme in den Zwölffingerdarm verhindert (Lies: STEIN IN VESICLE UND COLECISTITE).
Andere weniger häufige Ursachen der akuten Pankreatitis sind:
- Hypertriglyceridämie - Eine Pankreatitis kann auftreten, wenn die Triglyceridspiegel sehr hoch werden und die 1000 mg / dL Barriere überschreiten (lesen Sie: WAS SIND TRIGLYCERIDE?).
- Hyperkalzämie - Hohe Kalziumwerte im Blut können auch eine akute Pankreatitis verursachen. .
- Drogen - Einige Medikamente wie Azathioprin, Corticosteroide, Pentamidin, Metronidazol, Clomifen, Pravastatin, Valproinsäure, Omeprazol, Losartan, Tamoxifen, Isoniazid, Furosemid und Enalapril wurden alle als Ursachen für Pankreatitis beschrieben. Der Zusammenhang zwischen Kokain- oder Marihuana-Konsum und dem Auftreten einer akuten Pankreatitis ist ebenfalls bekannt.
- HIV (lies: SYMPTOME VON HIV UND AIDS) und andere Infektionen wie Cytomegalovirus, Mumps, Salmonellose, Amöbiasis, Toxoplasmose usw. können auch die Bauchspeicheldrüse befallen.
- Bauchtraumata.
- Missbildungen der Bauchspeicheldrüse.
- Zystische Fibrose.
- Systemischer Lupus erythematodes (LUPUS ERYTHEMATOSO SISTEMICO).
- Idiopathisch - in einigen Fällen kann kein Faktor für Pankreatitis identifiziert werden.
Symptome der akuten Pankreatitis
Das universelle Symptom der akuten Pankreatitis ist Bauchschmerzen. Der Schmerz ist meist diffus im oberen Teil des Abdomens lokalisiert und kann nach hinten ausstrahlen. Es ist in der Regel ein Schmerz ausgelöst und durch das Essen verschlimmert. Im Gegensatz zur Gallenkolik, die normalerweise auch nach einer Fütterung auftritt und 6 bis 8 Stunden anhält, kann der Schmerz einer akuten Pankreatitis mehrere Tage andauern (siehe: PAIN ABDOMINAL | Hauptursachen). Ein weiteres Merkmal des akuten Pankreatitis-Schmerzes ist eine teilweise Linderung, wenn sich der Patient nach vorn beugt.
Der Schmerz kommt in 90% der Fälle mit Übelkeit und Erbrechen einher und kann so stark sein, dass der Patient schnell ärztliche Hilfe sucht. Es gibt jedoch Fälle von akuter Pankreatitis mit nicht so starken Schmerzen, die es oft schwierig machen zu diagnostizieren, da der Patient langsam medizinische Hilfe sucht.
Akute alkoholische Pankreatitis ist häufiger bei Personen, die chronisch trinken und erscheint in der Regel innerhalb von 24 und 72 Stunden nach einer Episode von übermäßigem Alkoholkonsum.
Akute Pankreatitis heilt in mehr als 80% der Fälle im Laufe der Zeit und mit medizinischer Unterstützung. Bei bestimmten Patienten kann es jedoch zu einem medizinischen Notfall werden. In einigen schwereren Fällen kann die Entzündung so intensiv sein, dass sie sich im ganzen Körper ausbreitet und den Patienten zu einem Bild von Kreislaufschock und multiplem Organversagen führt.
Diagnose einer akuten Pankreatitis
Die Diagnose einer Pankreatitis wird üblicherweise mit der Blutdosierung von zwei Pankreasenzymen gestellt, die bei Entzündungen der Bauchspeicheldrüse sehr hoch sind: Amylase und Lipase.
Die Computertomographie (CT) ist eine wichtige ergänzende Untersuchung, die nicht nur die Diagnose von zweifelhaften Fällen unterstützt, sondern auch das Auftreten von Komplikationen wie Nekrose und Abszessen in der Bauchspeicheldrüse. Durch die CT-Befunde wird der Schweregrad der Pankreatitis von A nach E alphabetisch sortiert, wobei A das hellere Bild und E ein schweres Bild mit Symptomen von Komplikationen ist.
Kernspinresonanztomographie (MRT) kann anstelle von CT verwendet werden (lesen Sie: MAGNETISCHE RESONANZ - Risiken, Kontraindikationen und Vorteile). Sonographie ist viel niedriger als CT und MRT, um Probleme in der Bauchspeicheldrüse zu beurteilen.
Behandlung der akuten Pankreatitis
Im Allgemeinen sollten alle Patienten mit akuter Pankreatitis im Krankenhaus bleiben. Wenn der Fall leicht bis mäßig ist, ist die Auflösung spontan. Whey wird verabreicht und der Schmerz wird kontrolliert.
In dieser Anfangszeit sollte der Patient für mindestens 3 bis 7 Tage gefastet werden, da das Füttern die Produktion von Pankreasenzymen stimuliert, die weiter die Bauchspeicheldrüse schädigen. Für den Patienten ist keine Unterernährung, enterale Ernährung notwendig. Um dies zu erreichen, führen wir eine Sonde in den Dünndarm ein, die bewirkt, dass die Nahrung nur nach dem Duodenum in den Darm gelangt und somit die Produktion von Pankreasenzymen nicht stimuliert. Wenn der Patient selbst bei enteraler Ernährung Anzeichen einer Pankreatitisaktivität zeigt, wird die Lösung parenteral durch die Venen verabreicht.
Wenn sich die Bauchspeicheldrüse regeneriert, kann die orale Ernährung langsam wieder aufgenommen werden.
Wenn die Ursache der akuten Pankreatitis durch Gallensteine verstopft ist, sollten sie operativ oder endoskopisch entfernt werden. Da das Wiederauftreten einer akuten Pankreatitis aufgrund von Gallensteinen 50% erreicht, ist die Entfernung der Gallenblase am besten angezeigt, was die Bildung neuer Steine zu einem ungewöhnlichen Ereignis macht.
In schwereren Fällen, bei Infektionen und / oder ausgedehnten Nekrosen der Bauchspeicheldrüse, können Antibiotika und Operationen zur Entfernung von abgestorbenem Gewebe notwendig sein. Wie bereits erwähnt, ist das Bild manchmal so intensiv, dass der Patient Kreislaufschock, Nieren- und Lungenkomplikationen entwickelt, die auf einer Intensivstation stationär behandelt werden müssen (lesen Sie: VERSTEHEN SIE, WAS PATIENTEN AUF DER ICU BEGINNEN).
Chronische Pankreatitis
Wenn die akute Pankreatitis sehr ausgedehnt ist oder wenn der Patient wiederholt akute Pankreatitis zeigt, kann diese intensive und wiederholte Entzündung eine irreversible Schädigung des Pankreas verursachen, was zu einer chronischen Pankreatitis führt.
Die Hauptursache für chronische Pankreatitis ist übertriebener und länger anhaltender Alkoholkonsum. Jedoch kann jede Situation, die wiederholte Bilder von akuter Pankreatitis erfordert, zu einer dauerhaften Schädigung der Bauchspeicheldrüse führen.
Symptome der chronischen Pankreatitis
Wie bei der akuten Pankreatitis ist das Hauptsymptom der chronischen Pankreatitis der Bauchschmerz. Bei chronischen Erkrankungen ist der Schmerz jedoch wiederkehrend und verschwindet nicht nach einigen Tagen. Der Patient ist gewöhnlich sehr abgemagert, weil er schlecht ernährt, da der Akt des Essens den Schmerz verschlimmert. Der Schmerz entsteht normalerweise nach den Mahlzeiten und dauert im Durchschnitt 30 Minuten.
Schmerzen bei chronischer Pankreatitis sind in der Regel weniger ausgeprägt als bei akuter Pankreatitis, und bis zu 20% der Patienten berichten von geringen oder gar keinen Schmerzen. Es kann jedoch zu einer Verschlechterung der chronischen Pankreatitis kommen, insbesondere wenn der Patient weiterhin trinkt. Der Patient kann mit seiner chronischen Pankreatitis mehr oder weniger gut leben, aber wenn er trinkt, präsentiert er sich mit Krisen, die denen einer akuten Pankreatitis ähnlich sind.
Wenn die Krankheit fortschreitet, da das Gewebe der Bauchspeicheldrüse dauerhaft geschädigt wird, beginnt die Fähigkeit, die Enzyme, die für die Verdauung von Nahrung verantwortlich sind, zu produzieren. Selbst wenn der Schmerz die Fütterung nicht behindert, kann der Patient die Nahrung nicht verdauen, um sie zu absorbieren, und schließlich auf die gleiche Weise abnehmen.
Wenn mehr als 90% des Bauchspeicheldrüsengewebes verletzt werden, verliert der Patient vollständig die Fähigkeit, Nahrungsfette aufzunehmen, was zu einem fetten Durchfall, der sogenannten Steatorrhoe, führt. Steatorrhoe ist durch Kot mit Fett vermischt.
Nach dem gleichen Grund wird die Bauchspeicheldrüse auch nicht in der Lage sein, Insulin und Glucagon zu produzieren, was den Patienten zu einem Diabetes mellitus führt (siehe: DIABETES-SYMPTOME).
Andere Komplikationen der chronischen Pankreatitis sind die Bildung von Zysten um die Bauchspeicheldrüse, Obstruktion der Gallengänge und Aszites (lesen Sie: Was ist ASCITE?).
Patienten mit chronischer Pankreatitis haben ein erhöhtes Risiko, Bauchspeicheldrüsenkrebs zu entwickeln.
Behandlung der chronischen Pankreatitis
Die Behandlung der chronischen Pankreatitis zielt darauf ab, Schmerzen und Symptome von Pankreasversagen zu kontrollieren. Es ist zwingend notwendig, keinen Alkohol mehr zu trinken. Die Ernährung sollte kontrolliert werden, indem fetthaltige Nahrungsmittel vermieden werden, die am meisten den Beginn von Schmerzen stimulieren.
Patienten mit Malabsorptionssyndrom müssen Nahrungsergänzungsmittel mit Pankreasenzymen einnehmen. Patienten mit Diabetes brauchen Insulin.
In Fällen, in denen Schmerzen nicht mit Medikamenten gelindert werden können, kann eine Pankreasoperation notwendig sein. Im Allgemeinen gibt es keine Heilung für chronische Pankreatitis. Wie bereits erwähnt, zielt die Behandlung darauf ab, dem Patienten Lebensqualität zu geben.

Somer Allergie - Ursachen, Symptome und Behandlung
Überempfindlichkeit gegen menschliches Samenplasma, im Volksmund als Samenallergie, Spermienallergie oder einfach als Allergie gegen Sex bekannt, ist eine seltene allergische Reaktion, die normalerweise bei Frauen auftritt, die nach Kontakt mit einigen Proteinen im Samen eine Reaktion entwickeln. Die Symptome der Samenallergie entstehen oft kurz nach dem Geschlechtsakt.

VIDEO: ADULT DIABETES SYMPTOME
Besuchen Sie unseren Youtube-Kanal: https://www.youtube.com/mdsaude Videoabschrift: Nach Angaben der International Diabetes Federation von 2015 gibt es in Brasilien rund 14 Millionen Erwachsene mit Diabetes und fast 6 Millionen Erwachsene, die an der Krankheit leiden und diese nicht kennen. In diesem Video werde ich über sieben erwachsene Diabetes-Symptome sprechen.