COPD - Lungenemphysem und chronische Bronchitis


Chronisch obstruktive Lungenerkrankung oder einfach COPD ist ein Begriff, der für eine Gruppe von Lungenerkrankungen verwendet wird, die durch chronische Obstruktion der Atemwege in den Lungen gekennzeichnet sind. Innerhalb dieser Gruppe sind zwei Krankheiten für fast alle Fälle von COPD in der medizinischen Praxis verantwortlich:
- Chronische Bronchitis.
- Lungenemphysem.
Um zu verstehen, was eine chronisch-obstruktive Lungenerkrankung ist, muss man zunächst ein grundlegendes Verständnis der Anatomie und Funktion der Lunge haben.
Wenn wir einatmen, gelangt Luft in unsere oberen Atemwege und erreicht die Luftröhre. Diese Gabeln bilden die Hauptbronchien, jeder geht in Richtung einer Lunge. Wenn sie sich in die Lunge bewegen, verzweigen sich die Bronchien in kleinere Segmente, die Bronchiolen, die wiederum in den Alveolen enden.
Die Alveolen sind Mikrostrukturen in Form von stark vaskularisierten Taschen, die für den Gasaustausch verantwortlich sind. Das Blut, das die Alveolen erreicht, erhält den eingeatmeten Sauerstoff und gibt beim Ausatmen Kohlendioxid ab, das ausgeatmet werden soll.
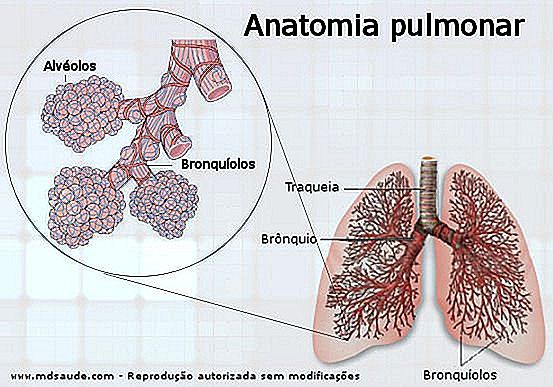
Definition von COPD
Chronisch obstruktive Lungenerkrankung ist durch eine Begrenzung der Passage von Luft durch die Atemwege innerhalb der Lunge gekennzeichnet, insbesondere während der Exspiration. Die Luft kann eintreten, hat aber Schwierigkeiten, auszusteigen und in der Lunge gefangen zu werden. Dieses Einschließen der Luft erfolgt durch Zerstörung des Lungengewebes und Verlust der Elastizität der Bronchiolen und Alveolen, die schließlich während der Ausatmungsphase des Atemzyklus kollabieren.
Die Zerstörung der Bronchiolen und Alveolen ist auch für den Verlust der Lungenkapazität verantwortlich, um einen Gasaustausch durchzuführen, so dass der Patient den Sauerstoff nicht ausatmen oder das erzeugte Kohlendioxid (CO 2) nicht richtig ausstoßen kann.
COPD ist normalerweise eine fortschreitende Erkrankung, die durch eine abnormale Entzündungsreaktion von Lungengewebe nach chronischer Exposition gegenüber schädlichen Partikeln oder Gasen, wie z. B. Rauch, verursacht wird. Etwa 20% der Raucher entwickeln COPD. Andere seltenere Ursachen für COPD sind genetische Störungen wie Alpha-1-Antitrypsinmangel, chronische Exposition gegenüber toxischen Stäuben, wie in Kohlebergbaufällen, Schweißrauch oder Feuerrauch.
Im Gegensatz zu gewöhnlichem Asthma, dessen Obstruktion nur in Krisenzeiten besteht, ist die Obstruktion der COPD konstant und irreversibel. Bronchitis ist ein Begriff für Entzündung der Bronchien. Bei Asthma ist Bronchitis akut und reversibel. Bei COPD ist es chronisch und permanent. Es ist jedoch sehr häufig, dass diese Patienten Episoden von Asthma haben, die ihre Krankheit überlappen, dh akute Bronchitis zusätzlich zu einer chronischen Bronchitis.
a) Chronische Bronchitis
Bei chronischer Bronchitis befindet sich die pulmonale Läsion in den Bronchien und Bronchiolen, chronisch entzündet, dick und mit konstanter Schleimproduktion. Der Patient mit chronischer Bronchitis zeigt neben den Symptomen Kurzatmigkeit und Müdigkeit einen chronischen Husten mit Auswurf.
b) Lungenemphysem
Emphysem ist durch die Zerstörung und Vergrößerung der terminalen Bronchiolen und Alveolen gekennzeichnet, die ihre Elastizität verlieren und das Einschließen der Luft in der Lunge begünstigen. Beim Emphysem stellen wir eine anhaltende Hyperinflation der Lunge fest, da die Luft niemals vollständig austritt.
In der klinischen Praxis finden wir tatsächlich eine Überschneidung zwischen den beiden Krankheiten. Der Patient mit COPD kann ein Bild mit mehr Merkmalen der chronischen Bronchitis haben, aber immer einen gewissen Grad der Zerstörung der Alveolen und Hyperinflation. Dasselbe tritt bei Emphysemen auf, die normalerweise auch einen gewissen Grad an Schleimproduktion und chronischem Husten aufweisen. Daher ist der Begriff COPD besser geeignet, die Krankheit dieser Patienten zu definieren.
Symptome von COPD
Die meisten Patienten, die an COPD erkranken, haben seit 20 Jahren mindestens einmal täglich eine Packung Zigaretten pro Tag (lesen Sie: WIE UND WARUM, RAUCHEN ZIGARREN).
Die Krankheit beginnt sich normalerweise nach 40 Jahren zu manifestieren. Das erste auffällige Symptom ist meist Morgenhusten mit Auswurf. Ein Zeichen, das der Patient und seine Angehörigen normalerweise nicht bemerken, ist der fortschreitende Seßentumswandel. Aufgrund der Ermüdung und des Mangels an Luft, die die Bemühungen zu erzeugen beginnen, schränkt der Patient seine täglichen Aktivitäten allmählich so ein, dass die Krankheit nach einigen Jahren so weit fortgeschritten ist, dass er sich auch in Ruhe müde fühlt Luftmangel Da COPD ältere Menschen betrifft, werden Müdigkeit und Kurzatmigkeit normalerweise dem Altern und Zigarettenrauchen zugeschrieben, und es erhält anfangs nicht viel Aufmerksamkeit (lies: LACK OF AIR (DISPNEY)).
Mit fortschreitender Krankheit häufen sich Husten und Auswurf an. Der Luftmangel wird limitierend. Die Produktion von Schleim und die Zerstörung von Lungengeweben begünstigen das Auftreten von Infektionen, wie Lungenentzündung (lesen Sie: PNEUMONIA SYMPTOME). Bronchospasmus (Keuchen) beginnt häufig zu auftreten.
Abhängig von der Art der vorherrschenden COPD (chronische Bronchitis oder Emphysem), zeigt der Patient in der Regel zwei unterschiedliche Erscheinungen.
- Der Emphysem ist sehr dünn, unterernährt, mit erhöhtem Brustkorb, Brust genannt. Er ist ein Patient mit einer wichtigen Hyperinflation der Lunge und der Schwierigkeit, die Luft aus dem Atem zu ziehen, als würde er immer wehen.
- Chronische Bronchitis ist in der Regel mehr für die adipösen, zyanotischen (purpurner Hautton wegen Mangel an ausreichender Sauerstoffversorgung), mit häufigem Husten und großer Schleimproduktion.
Auch hier ist es gut, sich daran zu erinnern, dass wir bei extremen Extremfällen eines Spektrums klinischer Manifestationen sprechen, die bei COPD auftreten können. Die meisten Patienten präsentieren ein wenig von jeder der oben genannten Zahlen.
Wenn COPD fortschreitet, können andere Krankheiten als Komplikationen auftreten. Die häufigsten sind:
- Depression (lesen Sie: DEPRESSION - Ursachen, Symptome und Behandlung).
- Herzinsuffizienz (lesen Sie: HERZSTÖRUNG - URSACHEN UND SYMPTOME).
- Osteoporose (lesen Sie: OSTEOPOROSE - SYMPTOME UND BEHANDLUNG).
- Pulmonale Hypertonie.
- Pneumothorax (lesen Sie: WAS IST EIN PNEUMOTORRAX?).
- Lungenkrebs (lesen Sie: LUNGENKREBS - Zigarette und andere Risikofaktoren).
- Anämie (lesen Sie: ANEMIA - URSACHEN UND SYMPTOME).
Diagnose von COPD
Da COPD das Lungengewebe zerstört und die Atmung erschwert, bilden sich neben der Hyperinflation auch Luftblasen in der Lunge, die auf der Röntgenaufnahme des Thorax oder der Computertomographie (CT) der Lunge leicht identifiziert werden können.
Eine weitere nützliche Untersuchung bei der Beurteilung von COPD ist die arterielle Blutgasanalyse, ein einfacher arterieller Bluttest, der zirkulierende Sauerstoff- und Kohlendioxid (CO2) -Werte liefert. Wie bereits erwähnt, haben Patienten mit COPD eine geringe Sauerstoffversorgung und eine hohe CO2-Retention.
Der beste Test für die Diagnose von COPD ist jedoch Spirometrie, auch Lungenfunktionstest genannt. Bei dieser Untersuchung atmet der Patient durch eine kleine Röhre, während ein Computer mehrere Atmungsparameter registriert, die für die Diagnose von Lungenerkrankungen verwendet werden. Spirometrie kann COPD in den frühen Stadien erkennen, noch bevor der Patient Symptome bemerkt.
Behandlung von COPD
COPD hat keine Heilung, ist eine progressive Krankheit und ist in fortgeschrittenen Fällen tödlich. Auch wenn es eine Behandlung gibt, die die Progression verlangsamt, ist die einzige wirklich wirksame Einstellung die Prävention, dh NICHTRAUCHER.
Sobald der Patient COPD hat, ist der wichtigste Faktor bei der Verlangsamung der Krankheit das Rauchen sofort zu beenden.
Die medikamentöse Therapie zielt hauptsächlich auf die Linderung der Symptome und die Verbesserung der Lebensqualität ab. Inhalative Bronchodilatatoren wie Salbuterol, Formoterol, Ipratropium und Tiotropium helfen unter anderem, die Bronchialobstruktion vorübergehend zu reduzieren und den Luftfluss in die Atemwege zu erleichtern.
In Zeiten der Verschlimmerung der Erkrankung, da eine starke Entzündung der Atemwege vorliegt, ist der Einsatz von Kortikosteroiden über einige Tage hinweg oral oder intravenös wichtig, um die Krise zu überwinden (siehe: INDIKATIONEN UND WIRKUNGEN VON PREDNISON UND CORTICOIDS). Corticosteroide sind in Krisensituationen nur in Fällen mit geringer Reaktion auf Bronchodilatatoren indiziert, und selbst dann werden sie nur durch Inhalation verabreicht.
Wenn Exazerbationen durch Infektionen verursacht werden, ist der Einsatz von Antibiotika zwingend erforderlich. Impfung gegen Influenza und gegen Pneumokokken (Bakterien, die Lungenentzündung verursachen) sind wichtig, um das Auftreten von Atemwegskomplikationen zu verringern.
Pulmonale Rehabilitationsübungen sind wichtig, weil sie die Lebensqualität verbessern und die Zahl der Krankenhausaufenthalte reduzieren.
In fortgeschritteneren Fällen, wenn der Patient bereits eine anhaltende Hypoxämie (niedriger Sauerstoffgehalt im Blut) hat, ist die Verwendung von zusätzlichem Sauerstoff angezeigt. Die Menge und der Zeitraum, in dem der Patient zusätzlichen Sauerstoff erhalten sollte, ist eine medizinische Entscheidung und kann nur während des Schlafes, während der Anstrengung oder ohne Unterbrechung in den schwersten Fällen angezeigt werden.
Patienten mit COPD sollten aufgrund der geringen Sauerstoffkonzentrationen in den Kabinen Flugreisen ohne medizinische Einwilligung vermeiden (lesen Sie: GESUNDHEITSPROBLEME AUF FLUGZEUGTRIPS). In diesen Fällen kann die Verwendung von Sauerstoff auch für diejenigen erforderlich sein, die keine für den Meeresspiegel relevante Hypoxämie zeigen.
Wenn die Luftblasen sehr groß werden und beginnen, die Lungen zu komprimieren, kann eine Operation angezeigt werden, um sie zu entfernen.
Endfälle können mit Lungentransplantation behandelt werden, wenn der Patient klinische Bedingungen dafür hat.
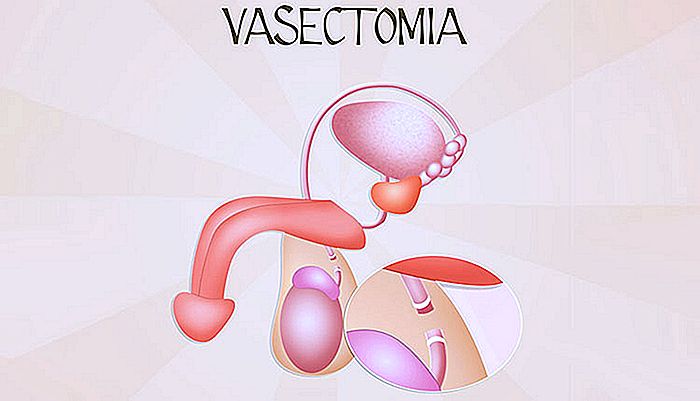
Vasektomie - Chirurgie und Umkehrung
Die Vasektomie ist die wirksamste Form der Verhütung für Männer. Die Vasektomie ist eine einfache Operation, die zu einer dauerhaften Sterilisation des Mannes führt, indem die Freisetzung von Spermatozoen in die ejakulierte Flüssigkeit verhindert wird. In diesem Text werden wir erklären, was Vasektomie Chirurgie ist und welche Chancen der Umkehrung sind. In d

Otitis externa ist der Name, den wir der Entzündung des äußeren Teils des Ohres, auch Außenohr genannt, geben. In diesem Text erklären wir die Anatomie des äußeren Ohrs, die Symptome der Otitis und ihre Behandlung. Wir sprechen über Otitis media in einem separaten Text, der unter diesem Link abgerufen werden kann: OTITE AVERAGE AVERAGE Anatomie des äußeren Ohres Um zu verstehen, was externe Otitis ist und welche möglichen Komplikationen es gibt, ist es notwendig, etwas über die Anatomie des äußeren Ohres zu wissen. Das äußere O