PULMONARY EMBOLIA - Symptome, Ursachen und Behandlung

Lungenembolie, auch Lungenembolie oder Lungenembolie (PTE) genannt, ist eine ernsthafte Erkrankung, die auftritt, wenn sich ein Thrombus (Gerinnsel) in einer der Venen der Beine oder des Beckens löst, durch den Körper wandert und sich in einem der Bereiche auflöst Arterien der Lunge, blockiert den Blutfluss.
Abhängig von der Größe des Thrombus kann Lungenembolie sogar zum plötzlichen Tod führen.
In diesem Artikel werden wir folgende Punkte zur Lungenembolie behandeln:
- Was ist Lungenembolie?
- Was sind seine Ursachen?
- Was sind deine Symptome?
- Wie wird die Diagnose gestellt?
- Formen der Prävention und Behandlung.
- Was sind Gasembolie, Fettembolie und septische Embolie.
In diesem Artikel werden wir PET betonen. Wenn Sie tiefer gehende Informationen über tiefe Venenthrombosen erhalten möchten, gehen Sie auf den Link: WAS IST TIEF VENÖSE THROMBOSE (DVT).
Was ist Lungenembolie?
Um Lungenembolie zu verstehen, ist es notwendig, einige grundlegende Konzepte zu kennen, wie zum Beispiel: Was sind Thrombose, Embolie, Ischämie und Infarkt. Lesen Sie ruhig die folgenden Konzepte, damit der Rest des Textes sehr einfach wird.
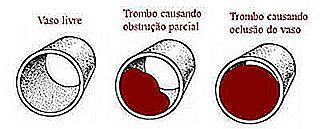
Thrombus ist eine Art von Blutgerinnsel, das an der Wand eines Blutgefäßes befestigt ist und den Blutfluss blockiert. Das Hindernis kann teilweise oder vollständig sein. Wenn ein Thrombus den normalen Blutfluss bildet und behindert, nennen wir dieses Ereignis Thrombose.
Plunger ist ein Thrombus, der sich von der Gefäßwand löst und durch den Blutkreislauf fließt. Der Kolben bewegt sich durch den Körper, bis er ein Gefäß mit einem kleineren Kaliber als sich selbst findet, was zu einer Behinderung der Blutzirkulation führt. Wenn der Kolben auf ein Gefäß trifft, nennen wir es einen Embolus. Wenn das verstopfte Gefäß im Gehirn ist, nennen wir es einen Hirnembolus. Wenn es sich um ein Gefäß in der Lunge handelt, nennen wir es Lungenembolie.
Die Thrombose ist normalerweise ein langsamer Prozess mit fortschreitender Thrombusvergrößerung. Thromben treten gewöhnlich in Bereichen des Blutgefäßes auf, in denen Cholesterin bereits abgelagert ist. Die Embolie ist ein akuteres Ereignis, das eine plötzliche Obstruktion des betroffenen Gefäßes verursacht.
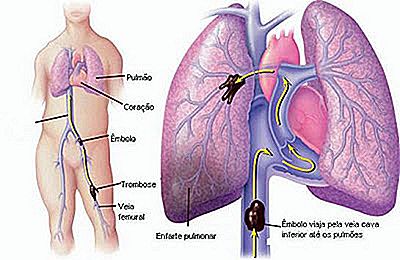
Unten ist eine Tabelle, die eine Lungenembolie zeigt, die in den Venen des unteren linken Gliedes entspringt.
Ischämie ist der Mangel an Blutversorgung für einige organische Gewebe. Wann immer die Blutzirkulation für das Funktionieren eines Organs oder Gewebes nicht ausreicht, tritt Ischämie auf. Es ist ein reversibler Prozess, wenn es früh behandelt wird. Sowohl ein Thrombus als auch ein Kolben können die Ursache von Ischämie sein.
Infarkt ist der Tod von Zellen durch verlängerte Ischämie. Wenn Thrombose oder Embolie nicht rechtzeitig behandelt wird, stirbt alles Gewebe, das Blut von der verstopften Arterie erhält. Beispiele: Wenn Thrombose in den Koronararterien auftritt, haben wir Myokardinfarkt (Herzinfarkt, wenn es in einem Gehirngefäß auftritt, haben wir einen Schlaganfall, wenn es in der Lunge auftritt, wie in Lungen-Thromboembolie, haben wir Lungeninfarkt.
Lungenembolie ist daher eine Obstruktion einer der Lungenarterien, die durch einen Kolben verursacht wird, dh ein Thrombus, der sich von den Beinen gelöst hat und durch den Blutstrom zur Lunge gereist ist. Obstruktion einer Lungenarterie verursacht Ischämie und Infarkt des Lungengewebes, die von der verstopften Arterie abhängig war, um Blut und Sauerstoff zu erhalten. Je länger der Bereich des Lungeninfarkts, desto ernster das Bild.
Wenn der Thrombus in einer Beinvene ist, wie wird er dann an der Lungenarterie anhalten?
Das gesamte Blut im Körper kehrt durch die Venen zum Herzen zurück. Alle Venen des Körpers enden direkt oder indirekt mit der Blutentnahme in die Vena Cava, die unsere kalibratischste Vene ist, die im Herzen endet (Ventrikel und rechtes Atrium).
Das Blut, das die Venen dem Herzen zuführen, ist Blut, das bereits von den Geweben "verbraucht" wird, das heißt arm an Sauerstoff und reich an Kohlendioxid. Sobald das Blut das Herz erreicht, wird es sofort in die Lungenarterie gepumpt, die es wiederum in der Lunge verteilt, damit es sich mit Sauerstoff auffüllen kann. Sobald es mit Sauerstoff versorgt ist, kehrt das Blut zum Herzen zurück, um in den Rest des Körpers zurückgepumpt zu werden.
Ein kleiner Thrombus befindet sich gewöhnlich in der kleinen peripheren Arterie der Lunge. Ein großer Thrombus kann unmittelbar nach dem Austreten des Herzens auftreffen und den gesamten Blutdurchgang blockieren, was zum Tod einer kompletten Lungen- und Herzinsuffizienz führt, da Blut nicht gegen ein großes Hindernis pumpen kann. Große pulmonale Thromboembolien sind häufige Ursachen für plötzlichen Tod.
Ursachen von Lungenembolie
Die Hauptursache für eine Lungenembolie sind Embolien, die von Thrombosen in den Venen der unteren Extremitäten herrühren, einer sogenannten tiefen Venenthrombose (DVT). Sie sind Thrombusstücke aus den Venen der Beine, Oberschenkel oder des Beckens, die sich normalerweise in die Lungen embolisieren.
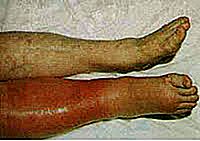
Eine tiefe Venenthrombose manifestiert sich als ein plötzliches Bild von Schmerz, Schwellung und Rötung einer der Waden oder Oberschenkel. Neben, ein Bild von einer DVT. Schau dir die Asymmetrie der Beine an. Die geschwollene, rötliche Seite ist dort, wo die Thrombose aufgetreten ist.
Lassen Sie uns genauer über DVT in einem separaten Text sprechen, der in den kommenden Wochen geschrieben wird.
Daher ist ein fast obligatorischer Faktor für pulmonale Thromboembolien das Vorhandensein von tiefen Venenthrombosen der unteren Gliedmaßen. Folglich sind die Risikofaktoren für DVT auch Risikofaktoren für eine Lungenembolie. Sie sind:
- Übergewicht (lesen Sie: OBESITY UND METABOLIC SYNDROME).
- Rauchen (lesen Sie: WIE UND WARUM, RAUCHEN CIGAR).
- Krampfadern und venöse Insuffizienz der unteren Extremitäten (lesen Sie: VERÄNDERUNGEN | Ursachen und Behandlung).
- Krebs (lesen Sie: KREBS - SYMPTOME UND DEFINITIONEN).
- Fortgeschrittenes Alter.
- Herzinsuffizienz (lesen Sie: HERZSTÖRUNG - URSACHEN UND SYMPTOME).
- Nephrotisches Syndrom (lesen Sie: PROTEINURIA, SCHAUMURIN UND NEFROTES SYNDROM).
- Schwangerschaft.
- Kontrazeptivum (lesen Sie: Collateral Effekte von Kontrazeptiva).
- Hormonersatz.
- Verwendung von Tamoxifen oder Raloxifen.
- Thrombophilie (Gerinnungsstörungen wie Antiphospholipid-Antikörper).
- Längere Haft, wie bei Bettlägerigen oder langen Flugreisen (sprich: Economy Class Syndrom und andere Flugzeugprobleme).
- Operationen, insbesondere der Hüfte oder der unteren Gliedmaßen.
Von allen oben genannten Risikofaktoren möchte ich ein paar Zeilen zu einem von ihnen schreiben: eine kürzlich durchgeführte Operation. Operationen, insbesondere der Hüfte oder der unteren Extremitäten, weisen in den ersten postoperativen Tagen ein hohes Risiko für eine tiefe Venenthrombose der Beine auf. Zusätzlich zu dem Risiko einer Gerinnselbildung durch die Operation selbst haben diese Patienten noch einige Tage im Bett, die nicht in der Lage sind zu gehen, was die Blutzirkulation in den Beinen reduziert und die Bildung von Gerinnseln begünstigt.
Der plötzliche Tod bei Patienten, die kürzlich operiert wurden, wird fast immer durch eine großvolumige Lungenembolie verursacht. Die DVT, die den Kolben verursacht, kann nicht immer identifiziert werden, insbesondere wenn der Patient bereits aus dem Krankenhaus entlassen wurde.
DVT nach der Operation kann auch bei jungen Patienten und ohne andere Krankheiten auftreten. Je mehr Risikofaktoren ein Patient anhäuft, desto größer sind seine Chancen, eine Thrombose der unteren Extremitäten zu entwickeln.
Symptome einer Lungenembolie
Siehe unten das Bild einer Lungenangiographie. Beachten Sie die Vaskularisierung der Lunge. Die Symptome einer Lungenembolie hängen von der Größe des Kolbens und der Größe der Region ab, die einen Infarkt erlitten hat.
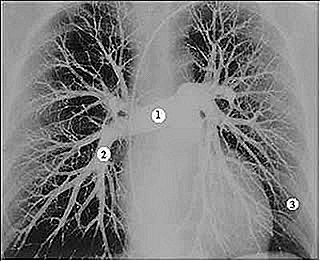
Lassen Sie uns drei mögliche Bilder der Lungenembolie beschreiben. Folge der Nummerierung des Bildes.
Wir beginnen mit Hypothese 3. Stellen Sie sich einen kleinen Kolben vor, der durch den gesamten Lungenkreislauf verläuft und nur ein kleines Gefäß, das bereits an der Lungenperipherie liegt, nur für einen kleinen Bereich des Lungenparenchyms blockiert. Da das Gefäß klein und periphere ist, gibt es keine wesentlichen Auswirkungen auf die Blutzirkulation in den Rest der Lunge. Da der Lungenbereich klein ist, gibt es auch wenig Rückwirkung auf die Sauerstoffanreicherung des Blutes. Der Patient fühlt nur in der Thoraxregion einen Schmerz, der die tiefe Inspiration verschlechtert. Es kann auch einen trockenen Husten geben und schließlich Sputum mit Blut (lesen Sie: HAUT und mit Blut vergiftet).
Stellen wir uns nun einen etwas größeren Kolben vor, der die Lungengefäße zum Zeitpunkt 2 blockiert. Die zentralere Obstruktion führt zu einem größeren Lungeninfarkt. Alle diese Gefäße nach Nummer 2 hören auf, Blut zu erhalten, was zu Ischämie in einem großen Bereich der Lunge führt. Dieser Patient wird neben Schmerzen und Husten auch plötzliche Atemnot, Herzklopfen und Husten mit blutigem Auswurf haben. Je größer der Infarktbereich ist, desto gravierender ist das Bild.
Zum Schluss, lasst uns zu Beispiel 1 gehen. Dies wird als massive Thromboembolie bezeichnet. Der Kolben ist so groß, dass er die Blutzirkulation praktisch der gesamten Lunge behindert. Dieses Bild ist sehr ernst, weil zusätzlich zum Infarkt einer ganzen Lunge das Blut, das die Barriere, die durch den Kolben verursacht wird, nicht überwinden kann, zum Herzen zurückkehrt, was einen plötzlichen Anstieg des Drucks in diesem und eine schnelle Erweiterung desselben bewirkt. Der Patient kann aufgrund von akutem Herzversagen innerhalb weniger Minuten sterben.
Diagnose von pulmonalen Thromboembolien
Die Diagnose einer Lungenembolie wird durch Untersuchungen wie Computer-Angiomatographie, Lungenszintigraphie oder Lungenangiographie gestellt.
Sobald die Embolie diagnostiziert wurde, ist es wichtig, die Ursache zu untersuchen, damit neue Embolien verhindert werden können. Wenn der Patient kürzlich operiert wurde, ist die Ursache mehr oder weniger offensichtlich und es sind keine größeren Untersuchungen notwendig. Auf der anderen Seite gibt es Patienten mit Lungenembolie ohne offensichtliche Ursache. Bei diesen Patienten ist es wichtig, Thrombophilie, dh Blutkrankheiten, die eine spontane Thrombenbildung in den Venen verursachen, zu untersuchen.
Behandlung von Lungenembolie
In den meisten Fällen gibt es keine spezifische Behandlung für Lungenembolie. Die Behandlung zielt darauf ab, den Patienten stabil zu halten, den Blutdruck zu kontrollieren und Sauerstoff bei Hypoxämie (niedriger Blutsauerstoff) bereitzustellen.
Patienten mit kleinen Embolien werden nur mit Antikoagulanzien behandelt, um weitere Episoden zu verhindern. Der Infarktbereich hat keine Erlösung. Was an Lungengewebe starb, ist nicht wiederherstellbar. In der Regel nimmt der Patient mindestens 6 Monate Antikoagulanzien ein. Das am häufigsten verwendete Antikoagulans ist Warfarin (siehe: VARFARIN (Marevan, Varfine, Coumadin | INR Control).
Bei Patienten, die selbst bei Antikoagulation keine Antikoagulanzien einnehmen oder zu Thrombosen übergehen können, kann ein Filter in die Hohlvene implantiert werden, der als eine Art Sieb dient und verhindert, dass große Thromben in das Herz gelangen.
In den umfangreichsten Embolien kann die Verwendung von Thrombolytika, Substanzen, die den Kolben verdünnen, in dem Versuch, die Blutzirkulation in dem betroffenen Bereich wiederherzustellen, indiziert sein. Thrombolytika haben viele Nebenwirkungen und das Risiko schwerer Blutungen, einschließlich Hirnblutungen. Daher ist seine Verwendung nur in schweren Fällen angezeigt, wenn der Nutzen die Risiken überwiegt.
In schweren Fällen ist eine weitere Option die operative Entfernung der Obstruktion. Es ist auch ein Verfahren mit einem hohen Grad an Komplikationen.
Prävention von pulmonalen Thromboembolien
Das Wichtigste bei der pulmonalen Thromboembolie ist die Prävention (Prophylaxe). Da der Schweregrad einer Lungenembolie nicht vorhersehbar ist und in den schwersten Fällen die Patienten nicht lebend ins Krankenhaus kommen, ist bei größeren Risiken, wie etwa bei den orthopädischen Operationen der unteren Extremitäten, unbedingt Vorsorge zu treffen. Patienten in der postoperativen Phase sollten so bald wie möglich aufstehen und laufen. Die Verwendung von speziellen elastischen Strümpfen ist ebenfalls angezeigt, um das Aufstauen von Blut in den Beinen zu reduzieren.
Prophylaxe wird normalerweise mit Antikoagulation, kurz vor der Operation begonnen. Das am häufigsten verwendete Medikament zur Vorbeugung ist niedrig dosiertes Heparin. Bei Hochrisikopatienten, insbesondere solchen, bei denen zuvor eine Lungenembolie aufgetreten ist, kann die Platzierung eines Filters in die Hohlvene indiziert sein, um zu verhindern, dass Embolien in die Lunge gelangen.
Patienten, die aus anderen Gründen hospitalisiert und bettlägerig behandelt werden, sollten ebenfalls niedrig dosiertes Heparin verwenden, um eine Thrombusbildung in den Beinen zu verhindern.
Patienten mit einer Geschichte von Gerinnungsstörungen (Thrombophilie) sollten für den Rest ihres Lebens antikoaguliert werden.
Andere Arten von Lungenembolien
Die Hauptursache für Lungenembolie ist Thrombose der unteren Gliedmaßen, aber es gibt auch andere Arten von Embolien:
a. Injizierende Drogenkonsumenten können durch in dem Medikament vorhandene Materialien embolisiert werden. Der Patient injiziert eine Substanz, die nicht richtig in der Vene verdünnt ist, und Fragmente wandern in die Lunge und funktionieren wie ein Gerinnsel.
b. Gasembolie tritt auf, wenn wir Luft in die Venen injizieren. Es gibt keine freie Luft im Blut und 300 ml Luft reichen aus, damit Gasembolie tödlich ist.
c. Fettige Embolien treten auf, wenn große Knochen, wie der Femur oder die Knochen des Beckens, gebrochen werden und das Knochenmark in den Blutkreislauf gelangt. Fragmente des Marks fallen in die Blutbahn und embolisieren in die Lunge. Ein fettiger Embolus tritt gewöhnlich 24 bis 72 Stunden nach Frakturen auf.
d. Eine septische Embolie tritt auf, wenn Teile von Kolonien von Bakterien durch den Blutstrom wandern. Dieses Bild tritt hauptsächlich bei Endokarditis, Infektionen der Herzklappen auf (lesen Sie: ENDOCARDIT | SYMPTOME UND BEHANDLUNG).
Antibiotika schneiden die Wirkung von Kontrazeptiva?
Lange Zeit galten die Antibiotika als die großen Schurken der Frauen, die die Antibabypille nahmen. Der Mangel an wissenschaftlichen Studien, die ausschließlich zur Untersuchung der Wechselwirkung zwischen Antibiotika und der Pille entwickelt wurden, gepaart mit gelegentlichen Berichten über das Versagen von oralen Kontrazeptiva nach dem Einsatz bestimmter Antibiotika, trug dazu bei, selbst innerhalb der medizinischen Klasse den Mythos zu schaffen könnte Antibiotika und hormonelle Kontrazeptiva mischen. Vi
AFTAS IM MUND UND SPRACHE - Ursachen und Behandlung
Orale Ulzera, auch aphthöse Geschwüre, aphthöse Stomatitis oder einfach Aphten genannt, sind sehr häufige Läsionen der Mundschleimhaut. Nervenkitzel sind gutartige Läsionen, die normalerweise keine größeren Probleme als Unbehagen verursachen. Jedoch können sich einige ernstere Erkrankungen der Mundhöhle mit sehr ähnlichen ulzerierten Läsionen manifestieren, die zu einiger Verwirrung führen können. Ein Beispiel