SJÖGREN SYNDROM - Ursachen, Symptome und Behandlung

Das Sjögren-Syndrom ist eine Autoimmunerkrankung, die die Drüsen und Organe unseres Körpers befällt. Diese Krankheit betrifft Frauen, alle 10 betroffenen Patienten, 9 sind weiblich.
In diesem Artikel werden wir folgende Punkte zum Sjögren-Syndrom behandeln:
- Was ist Sjögren-Syndrom?
- Ursachen und Risikofaktoren für das Sjögren-Syndrom.
- Symptome des Sjögren-Syndroms.
- Diagnose des Sjögren-Syndroms.
- Behandlung des Sjögren-Syndroms.
Was ist Sjögren-Syndrom?
Das Sjögren-Syndrom ist eine Autoimmunerkrankung, das heißt, es ist eine Krankheit, bei der das Immunsystem irrtümlicherweise Zellen und Gewebe unseres eigenen Körpers angreift, als wären sie gefährliche Eindringlinge für unsere Gesundheit. Das Immunsystem produziert Autoantikörper und stimuliert Abwehrzellen wie Lymphozyten, um Teile unseres eigenen Körpers anzugreifen und zu zerstören (lies: AUTOIMUNE DISEASE).
Im speziellen Fall des Sjögren-Syndroms sind die Hauptziele die Tränen- und Speicheldrüsen, die Symptome wie Augen und Mundtrockenheit verursachen. Die Krankheit kann jedoch nicht auf diese Drüsen beschränkt sein, und andere Organe wie Gelenke, Nieren, Lungen, Nerven, Haut, Leber, Bauchspeicheldrüse etc. können ebenfalls betroffen sein.
Ursachen und Risikofaktoren für das Sjögren-Syndrom
Wie bei fast allen Autoimmunerkrankungen wissen wir nicht genau, warum das Immunsystem dieser Patienten plötzlich falsch wirkt und Gewebe und Organe des Körpers angreift.
Wir wissen jedoch, dass es eine starke genetische Komponente in seiner Entstehung gibt, da Patienten mit Sjögren-Syndrom einige Gene gemeinsam haben. Damit das Sjögren-Syndrom jedoch auftritt, reicht die genetische Vererbung nicht aus, einige andere unerleuchtete Umweltfaktoren, wie Infektionen durch bestimmte Viren oder Bakterien, scheinen für das Immunsystem von genetisch anfälligen Patienten notwendig zu sein, sich in gefährlicher Weise zu verhalten .
Etwa die Hälfte der Patienten mit Sjögren-Syndrom haben auch eine andere Autoimmunerkrankung wie Lupus (lies: SYMPTOME VON LUPUS), rheumatoide Arthritis (lies: ARTHRITIS RHEUMATOID), Sklerodermie oder Thyreoiditis von Hashimoto (lies: Hypothyreose von Hashimoto). Daher ist eine Autoimmunerkrankung ein Risikofaktor für das Sjögren-Syndrom, ebenso wie das Sjögren-Syndrom ein Risikofaktor für andere Autoimmunkrankheiten ist.
Wir klassifizieren als primäre Sjögren-Syndrom-Fälle, in denen es keine andere assoziierte Autoimmunerkrankung gibt. Patienten mit Sjögren-Syndrom und einer anderen Autoimmunerkrankung, wie Lupus oder rheumatoider Arthritis, haben ein sekundäres Sjögren-Syndrom.
Andere wichtige Risikofaktoren für Sjögren-Syndrom sind weibliches Geschlecht, da mehr als 90% der Fälle bei Frauen auftreten, und Alter, obwohl die Krankheit in jeder Altersgruppe auftreten kann, ist es häufiger bei Menschen über von 40 Jahren.
Symptome des Sjögren-Syndroms
Xerophthalmie (trockene Augen) und Xerostomie (trockener Mund) sind die typischen Symptome des Sjögren-Syndroms. Jedoch ist die Krankheit gewöhnlich heimtückisch, mit langsamer Progression und mit unspezifischen Symptomen, die mehreren anderen rheumatologischen Krankheiten gemeinsam sind, besonders in den ersten Jahren, die die richtige Diagnose oft erst nach Jahren der Untersuchung machen.
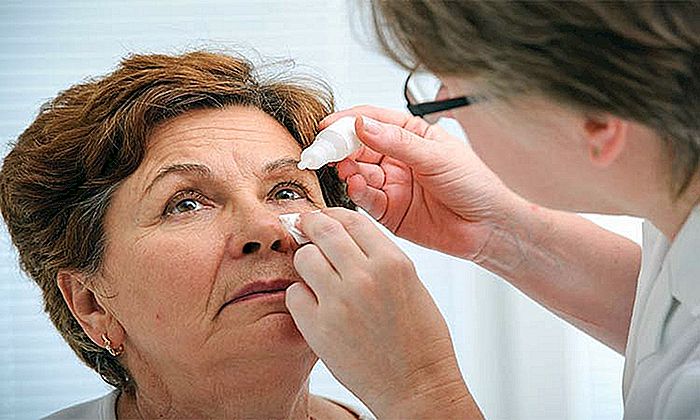
Eine Entzündung der Tränendrüsen verringert die Tränenproduktion und beeinträchtigt die Augenschmierung, was zu roten Augen, trockenen Augen, Brennen oder Fremdkörpergefühl, Juckreiz oder verschwommenem Sehen führt. Mangel an Augenschmierung erhöht das Risiko einer Augeninfektion und Hornhautverletzung (lesen Sie: TROCKENES AUGE UND FEHLEN VON TEARS).
Eine Entzündung der Speicheldrüsen verursacht eine verminderte Speichelproduktion, was zu trockenem Mund, trockener Kehle, Schluckbeschwerden, Geschmacksveränderungen, Heiserkeit, erhöhtem Auftreten von Hohlräumen und Verletzungen der Zähne, des Zahnfleisches, der Zunge und der Lippen führt. Bei Kindern sind Entzündungen und Schwellungen der Ohrspeicheldrüse sehr häufig, und der Zustand kann mit Mumps verwechselt werden (siehe: Symptome und Komplikationen).
Neben den Tränen- und Speicheldrüsen können auch andere Bereiche des Körpers angegriffen werden. Beispiele sind die verschiedenen Bereiche, in denen es möglich ist, trockenen Husten haben (lesen Sie: TOSSE | Ursachen und Behandlung), Sinusitis (lesen Sie: SINUSIT | Symptome und Behandlung) und Rhinitis (lesen Sie: RINITE ALERGIC | Symptome und Behandlung) von Lungeninfektionen. Entzündung der Vaginaldrüsen, verantwortlich für die Schmierung der Vagina ist auch üblich, was zu vaginaler Trockenheit, Schmerzen beim Sex und erhöhte Häufigkeit von gynäkologischen Infektionen, vor allem Candidiasis (lesen Sie: CANDIDIASIS und Symptome und Behandlung). Müdigkeit und Menstruationsveränderungen sind ebenfalls relativ häufig.
Weniger häufige Symptome des Sjögren-Syndroms sind Vorhofflimmern, Raynaud-Phänomen, vergrößerte Lymphknoten, Nierenschäden, Nerven- und Muskelverletzungen. Eine seltene Komplikation ist eine Entzündung der Blutgefäße, Vaskulitis genannt, die das Gewebe des Körpers schädigen kann, die von diesen entzündeten Gefäßen genährt werden (lesen Sie: VASCULITE | Ursachen und Symptome).
Etwa 5% der Patienten mit Sjögren-Syndrom entwickeln Non-Hodgkin-Lymphom (LYMPHOMA HODGKIN und NON-HODGKIN LYMPHOMA). Diese Komplikation tritt normalerweise 7 bis 10 Jahre nach der Diagnose des Sjögren-Syndroms auf.
Diagnose des Sjögren-Syndroms
Das Sjögren-Syndrom ist oft eine schwer zu diagnostizierende Krankheit, da die Anzeichen und Symptome von Mensch zu Mensch unterschiedlich sind und anfangs ähnlich denen sein können, die durch andere Krankheiten wie rheumatoide Arthritis, Lupus, Sarkoidose, Amyloidose, Fibromyalgie ( lesen Sie: WAS IST FIBROMYALGIA?) usw. Darüber hinaus treten klassische trockene Mund- und Augensymptome bei mehreren anderen Erkrankungen auf und können auch eine Nebenwirkung einer Reihe von Medikamenten sein. Daher ist es nicht ungewöhnlich, dass der Patient erst mehrere Jahre nach Auftreten der ersten Symptome die richtige Diagnose des Sjögren-Syndroms erhält.
Der am besten geeignete Spezialist für Sjögrens suggestive Arbeit ist der Rheumatologe. Es gibt keine einzige Untersuchung, die die Diagnose mit Sicherheit definieren kann. Dies geschieht in der Regel durch gemeinsame Auswertung von Anzeichen und Symptomen mit Labortests.
Die Suche nach Autoantikörpern wie FAN (ANA) (lies: FAN EXAM), Rheumafaktor, Anti-SSA / Ro und Anti-SSB / La kann bei der Diagnose helfen. Diese Autoantikörper haben jedoch hohe falsch positive und falsch negative Raten und sind nicht ausreichend für die Diagnose ohne andere klinische und Labordaten.
Speicheldrüsenbiopsie kann als Hilfe bei der Diagnose empfohlen werden. Das Verfahren wird durchgeführt, indem ein kleines Stück Gewebe von dem inneren Teil der Unterlippe entfernt wird. Eine mit Lymphozyten gefüllte Drüse deutet darauf hin, dass sie vom Immunsystem angegriffen wird, was stark für das Sjögren-Syndrom spricht.
Augenuntersuchungen, um festzustellen, ob die Tränenproduktion normal ist, sind ebenfalls hilfreich:
- Schirmer- Test: In diesem Test wird ein kleines, dünnes Stück Filterpapier sanft zwischen Augenlid und Augeninnere eingelegt. Das Papier wird nach einigen Minuten entfernt und die Feuchtigkeit wird gemessen. Eine verminderte Feuchtigkeitsmenge ist charakteristisch für das Sjögren-Syndrom, obwohl auch bei anderen Erkrankungen eine verminderte Tränenproduktion auftreten kann.
- Bengal-Rosen-Test : Dieser Test erkennt Läsionen in den Augen, hauptsächlich in der Bindehaut und in der Hornhaut, die durch die chronische Trockenheit derselben verursacht werden. Es ist eine Augenuntersuchung, die nach dem Tropfen eines Augentropfens mit einem bestimmten Farbstoff, genannt Bengal Rose, gemacht wird. Mit einem speziellen Licht kann der Augenarzt Augenverletzungen erkennen.
Behandlung des Sjögren-Syndroms
Es gibt derzeit keine Heilung für das Sjögren-Syndrom. Die Behandlungen können jedoch die Symptome verbessern und die verschiedenen Komplikationen der Krankheit verhindern.
Die Behandlung zielt darauf ab, die lästigsten Symptome zu reduzieren. Trockene Augen werden mit künstlichen Tränen behandelt, die regelmäßig während des Tages oder mit Nachtgel aufgetragen werden. Augentropfen, die Entzündungen in den Tränendrüsen reduzieren, wie Cyclosporin (Restasis®), können verwendet werden, um die Tränenproduktion zu erhöhen.
Um den Speichelfluss zu erhöhen, ist die Verwendung von zuckerfreien Bonbons oder Kaugummis hilfreich. Trinken oder nur den Mund mit Wasser während des Tages nass ist auch wichtig, um es gut mit Feuchtigkeit versorgt. Einige Patienten profitieren von der Verwendung von Medikamenten, die den Speichelfluss stimulieren, wie Pilocarpin (Salagen®) oder Cevimulin (Evoxac®).
Da Hohlräume sehr häufig sind, sollte man nach jedem Essen die Zähne putzen. Es gibt bereits auf dem Markt Zahnpasten für Patienten mit trockenem Mund. Ein Besuch beim Zahnarzt sollte 2 mal im Jahr erfolgen.
Hydroxychloroquin ist ein Arzneimittel, das häufig bei Lupus und rheumatoider Arthritis verwendet wird und bei einigen Patienten mit Sjögren-Syndrom und Gelenkschmerzen, Muskel- und / oder dermatologischen Läsionen nützlich sein kann. Bei Patienten mit systemischen Erkrankungen, an denen mehrere Organe beteiligt sind, kann der Einsatz von Immunsuppressiva wie Kortikosteroiden (siehe: Nebenwirkungen von PREDNISON UND CORTICOIDE | Nebenwirkungen), Azathioprin, Methotrexat, Rituximab und Cyclophosphamid erforderlich sein.

ALKOHOLISMUS - Was als übermäßiger Alkoholkonsum angesehen wird
Einleitung Der Konsum alkoholischer Getränke wird in unserer Gesellschaft angeregt und romantisiert, so dass er in den Medien oft mit Jugend, Schönheit, Wohlbefinden, persönlichem Erfolg und Sex assoziiert wird. Es ist nicht unüblich, im Prime-Time-Fernsehen mit jungen, hübschen und lichtdurchfluteten Frauen High-End-Erotik-gefüllte Bierwerbung zu sehen. Es i

LÚPUS ERITEMATOSO SISTÊMICO - Symptome und Behandlung
Lupus kann die charakteristischste Autoimmunerkrankung sein. Es ist eine Krankheit, die sehr reich an klinischen Befunden ist und immer noch wenig verstanden wird. Lupus kann Haut, Nieren, Gelenke, Lunge, Herz, Blutgefäße, Blutzellen, Nervensystem, Magen-Darm-Trakt unter anderen Organen und Geweben angreifen.