BLUTARTEN - ABO-System und Rh-Faktor

An der Wende vom 19. zum 20. Jahrhundert, genauer gesagt im Jahr 1900, stellte der österreichische Arzt Karl Landsteiner fest, dass bei der Entnahme von Blutproben verschiedener Personen zwei Ergebnisse auftreten konnten:
- Das Blut mischte sich ohne Probleme.
- Das Blut vermischte sich nicht, und es gab eine heftige Reaktion, die zur Zerstörung der roten Blutkörperchen und zur Bildung von Blutgerinnseln führte.
Durch dieses Experiment entstand das Konzept von kompatiblem Blut und inkompatiblem Blut.
Basierend auf seinen Experimenten beschrieb Landsteiner drei Arten von Blut, die als Typ A, Typ B und Typ O bezeichnet wurden, was zur berühmten ABO-Klassifizierung von Blutgruppen führte. Diese Entdeckung brachte ihm 1930 den Nobelpreis für Medizin ein. Zwei Jahre später wurde eine vierte Blutgruppe identifiziert: der Typ AB, der die 4 Blutgruppen bildete, die derzeit im ABO-System verwendet werden.
Karl Landsteiner entdeckte 1940 das Vorhandensein des sogenannten Rh-Faktors, der auch bei Einhaltung des ABO-Systems für die Inkompatibilität einiger Blutgruppen verantwortlich war. Aus diesem Befund wurden Personen als Rh-positiv oder Rh-negativ klassifiziert, je nachdem, ob der Rh-Faktor in ihrem Blut vorhanden war oder nicht.
Derzeit verwenden Bluttransfusionen die ABO- und Rh-Klassifizierungen, um zu verhindern, dass einem transfusionsbedürftigen Patienten inkompatibles Blut verabreicht wird. Daher gibt es 8 Arten von Blut:
- A + (Blutgruppe A mit Rh-positivem Faktor).
- B + (Blutgruppe B mit Rh-positivem Faktor).
- AB + (Blutgruppe AB mit Rh-positivem Faktor).
- O + (Blutgruppe O mit Rh-Faktor positiv).
- A- (Blutgruppe A mit Rh-negativem Faktor).
- B- (Blutgruppe B mit Rh-negativem Faktor).
- AB- (Blutgruppe AB mit Rh-negativem Faktor).
- O- (Blutgruppe O mit Rh-negativem Faktor).
Die Häufigkeit von ABO-Gruppen ändert sich entsprechend der ethnischen Zugehörigkeit des Individuums. Derzeit ist der weltweite Vertrieb mehr oder weniger wie folgt:
- Weiße → 44% sind O, 43% sind A, 9% sind B und 4% sind AB.
- Schwarze → 49% sind O, 27% sind A, 20% sind B und 4% sind AB.
- Asiaten → 43% sind O, 27% sind A, 25% sind B und 5% sind AB.
ABO-System
Unser Blut besteht aus einem flüssigen Teil, genannt Plasma, und einem festen Teil, der die Blutzellen enthält, nämlich rote Blutkörperchen, Leukozyten und Blutplättchen. Im Durchschnitt sind 55% des Blutes flüssig und 45% bestehen aus Zellen.
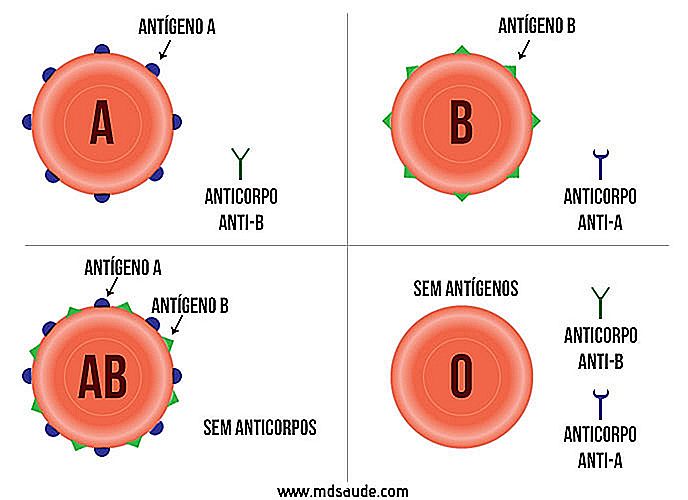
RBCs enthalten einige Proteine auf ihrer Oberfläche, die Antigene oder Agglutinogene genannt werden. Es sind diese Antigene, die die Namen A, B, AB und O erhalten haben. Eine Blutunverträglichkeit entsteht, wenn Unterschiede zwischen den auf den Oberflächen des Spenders und den Empfängererythrozyten vorhandenen Proteinen bestehen.
Tatsächlich gibt es nur zwei Arten von Antigenen, nämlich A und B:
- Wenn ein Individuum Antigene A auf der Oberfläche seiner roten Blutkörperchen hat, wird sein Blut als Typ A klassifiziert.
- Wenn ein Individuum B-Antigene an der Oberfläche seiner roten Blutkörperchen hat, wird sein Blut als Typ B klassifiziert.
- Wenn ein Individuum A-Antigene und B-Antigene auf der Oberfläche seiner roten Blutkörperchen hat, wird sein Blut als Typ AB klassifiziert.
- Wenn ein Individuum weder das A-Antigen noch das B-Antigen auf der Oberfläche seiner roten Blutkörperchen hat, wird sein Blut als Typ O (oder Typ Null) klassifiziert.
Eine Blutunverträglichkeit tritt aufgrund des Vorhandenseins von Antikörpern oder Agglutininen im Blut auf, die der folgenden Logik folgen:
- Ein Individuum mit RBCs auf der Oberfläche (Blutgruppe A) hat Antikörper gegen RBCs mit B-Antigenen, daher wird jedes Blut, das B-Antigene enthält, zurückgewiesen.
- Ein Individuum mit roten Blutkörperchen, die B-Antigene auf der Oberfläche haben (Blutgruppe B), hat Antikörper gegen rote Blutkörperchen mit Antigenen A. Daher wird jegliches Blut, das A-Antigene enthält, zurückgewiesen.
- Eine Person mit roten Blutkörperchen, die A- und B-Oberflächenantigene (AB-Blutgruppe) haben, hat keine Antikörper gegen B-Zellen oder B-Zellen.Als es keine Antikörper gibt, können alle Blutsorten transfundiert werden.
- Ein Individuum mit Erythrozyten, die weder A-Antigene noch Oberflächen-B-Antigene (O-Blutgruppe) haben, hat Antikörper gegen Erythrozyten mit A-Antigenen und gegen Erythrozyten mit B-Antigenen, weshalb jedes Blut, das A- oder B-Antigene enthält, zurückgewiesen wird. Dies bedeutet, dass diese Person nur Blut vom Typ O erhalten kann.
Rh-System
Das Rh-System folgt der gleichen Logik wie das ABO-System. Rh-Antigen, auch D-Antigen genannt, kann in Membranen roter Blutkörperchen vorhanden sein oder nicht. Wenn vorhanden, wird der Patient als Rh-positiv klassifiziert. Positive Rh-Patienten haben keine Antikörper gegen das Rh-Antigen.
Auf der anderen Seite, wenn der Patient das Rh-Antigen nicht auf den Membranen der roten Blutkörperchen exprimiert, wird es als Rh-negativ klassifiziert. Rh-negative Patienten haben auch keine Antikörper gegen Rh-Antigen, können diese aber entwickeln, wenn sie Rh + Blut ausgesetzt sind.
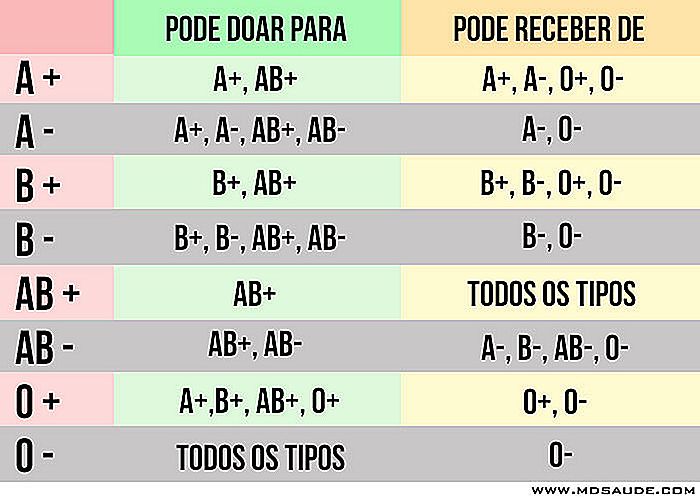
Kompatibilität der Bluttransfusion
Ein Patient kann keine Blutgruppe erhalten, gegen die er Antikörper hat. Zum Beispiel kann ein Patient mit B-Blut kein Blut von einem Patienten mit A-Blut erhalten, da seine Antikörper gegen das Antigen A die transfundierten roten Blutkörperchen fast sofort zerstören werden.
Die folgende Tabelle zeigt alle Kompatibilitätsmöglichkeiten für Spender und Bluttransfusionsempfänger.
Genetik des ABO-Systems
Die Blutgruppe des Individuums ist eine genetische Erbschaft ihrer Eltern. Da es nur von einem Gen definiert wird, ist es relativ einfach, die Blutgruppe des Kindes vorherzusagen, wenn wir die der Eltern kennen.
Die folgenden Erklärungen sind für Personen gedacht, die über minimale Kenntnisse der Mendelschen Genetik verfügen, die normalerweise in Schulbiologie unterrichtet werden. Wenn Sie an dieser Information nicht interessiert sind, springen Sie direkt zum nächsten Thema, wo wir erklären, was passiert, wenn eine inkompatible Transfusion vorliegt.
Das ABO-Gen kann 3 Arten von Allelen haben: i, I A oder I B. Die Kombinationen zwischen diesen Allelen führen zu Blutgruppen. Das Allel i ist rezessiv, während die Allele I A oder I B dominant sind.
Wenn wir uns daran erinnern, dass wir alle ein Allel vom Vater und eins von der Mutter bekommen haben, werden die Blutgruppen durch folgende Kombinationen gebildet:
- Blutgruppe A = i + I A oder I A + I A.
- Blutgruppe B = i + I B oder I B + I B.
- Blutgruppe AB = I A + I B.
- Blutgruppe O = i + i.
Die folgende Tabelle zeigt die möglichen Blutgruppen der Kinder nach den Elterngruppen.
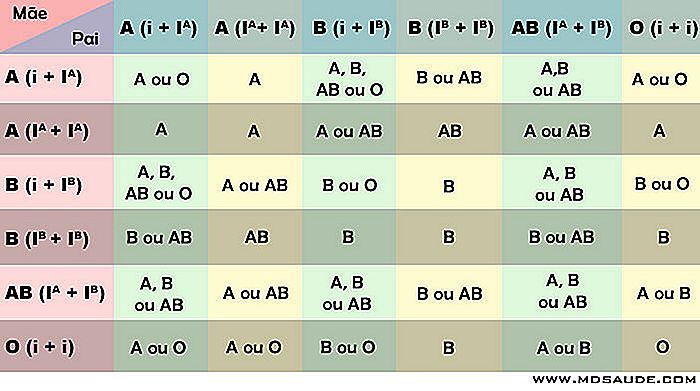
In der Praxis ist es nicht immer leicht abzuschätzen, wie die Blutgruppe des Sohnes sein wird, da die meisten von uns wissen, was unsere Blutgruppe ist, aber er weiß nicht, wie das ABO-Gen, das ihn hervorgebracht hat, zusammengesetzt ist. Und wie in der Tabelle zu sehen ist, hat eine Person der Blutgruppe A, die die Allele i + I A hat, die Möglichkeit, Kinder mit verschiedenen Gruppen einer anderen Person auch mit Blutgruppe A, aber mit Allelen I A + I A zu haben.
Inkompatible Bluttransfusion
Bluttransfusionen mit ABO-Inkompatibilität verursachen gewöhnlich eine akute hämolytische Transfusionsreaktion, die auftritt, weil Anti-A- oder Anti-B-Antikörper die transfundierten roten Blutkörperchen fast sofort angreifen und zerstören. Diese Transfusionsreaktion ist ein medizinischer Notfall, der zu disseminierter intravaskulärer Koagulation (Blutgerinnung innerhalb der Blutgefäße im gesamten Körper), Kreislaufschock, akutem Nierenversagen und Tod führen kann.
Die Symptome dieser Form der Transfusionsreaktion beginnen gewöhnlich sogar während der Transfusion. Fieber und Schüttelfrost sind die ersten Symptome. Rückenschmerzen und brauner Urin können ebenfalls auftreten.
Bluttransfusionen mit Rh-Inkompatibilität sind in der Regel milder. Die Hämolyse (Zerstörung der roten Blutkörperchen) tritt erst 3 bis 30 Tage später auf und ist normalerweise nicht so schwer wie eine ABO-Inkompatibilität. Anämie und Fieber sind in der Regel die häufigsten Symptome. Die Erhöhung des indirekten Bilirubin-Blutes ist ein weiteres typisches Zeichen.
Die Behandlung der akuten hämolytischen Transfusionsreaktion erfolgt mit sofortiger Unterbrechung der Transfusion und massiver intravenöser Salzlösungsverabreichung, um zu verhindern, dass hämolysierte rote Blutkörperchen die Nierentubuli verstopfen. Patienten, die eine Hypotonie oder ein Lungenversagen entwickeln, sollten sofort auf eine Intensivstation verlegt werden.
Einleitung Tubale Tubenligatur, auch Tuballigatur oder einfach Ligatur genannt, ist ein Sterilisationsverfahren, mit dem verhindert werden soll, dass die Frau schwanger wird. Tubal Ligation gilt als eine dauerhafte Verhütungsmethode und seine Erfolgsquote ist sehr hoch, etwa 99%. In diesem Artikel werden wir erklären, was Tubenligatur ist, wie es gemacht wird, ob mit oder ohne Chirurgie, was seine Wirksamkeit ist und was die Komplikationen sind.
IMPFSTOFFE, DIE WÄHREND DER SCHWANGERSCHAFT ZULÄSSIG SIND
Die Impfstoffe wirken, indem sie das Immunsystem dazu anregen, Antikörper zu produzieren, die Infektionen bekämpfen und verhindern, dass die Person krank wird. Einige Impfstoffe sind während der Schwangerschaft sicher, andere nicht. Die Impfung schützt die Mutter und den Fötus vor verschiedenen Krankheiten. Ide