KAWASAKI-KRANKHEIT - Ursachen, Symptome und Behandlung

Die Kawasaki-Krankheit (DK) ist eine Vaskulitis - eine Erkrankung, die durch eine Entzündung in den Blutgefäßen verursacht wird -, die normalerweise Kinder bis zu 5 Jahren betrifft und schwere Herzkrankheiten hinterlassen kann, wenn sie nicht richtig behandelt werden.
Obwohl es sich um eine potentiell tödliche Krankheit handelt, ist die Sterblichkeitsrate derzeit sehr niedrig (weniger als 0, 3%), da die intravenöse Verabreichung von Immunglobulin in den ersten 10 Tagen der Krankheit ziemlich wirksam ist, um Komplikationen zu verhindern.
In diesem Artikel werden wir die folgenden Punkte zur Kawasaki-Krankheit behandeln:
- Was ist?
- Ursachen.
- Symptome.
- Diagnose.
- Behandlung.
Was ist Kawasaki-Krankheit?
Die Kawasaki-Krankheit, die ursprünglich als mukokutanes Lymphknotensyndrom bezeichnet wurde, wurde 1967 in Japan von Dr. Tomisaku Kawasaki beschrieben, der über 50 Fälle von Kindern mit Fieber, Hautausschlägen, Konjunktivitis und vergrößerten Halslymphknoten berichtete, Entzündung der Lippen und Zunge und Ödem der Hände und Füße.
Die Erkrankung wurde zunächst als gutartiger Zustand angesehen, da sie nach etwa 12 Tagen spontan heilte, auch wenn keine Behandlung erfolgte. Als neue Fälle beschrieben wurden, wurde jedoch nachgewiesen, dass bis zu 25% der unbehandelten Kinder Herzbeschwerden entwickelten und etwa 2% zum Tod führten.
Die Kawasaki-Krankheit ist eine Vaskulitis, die überall im Körper Schäden an Venen und Arterien kleiner bis mittlerer Stärken verursachen kann, die jedoch stärker auf die Koronararterien (Arterien, die den Herzmuskel stützen) trifft.
* Wenn Sie weitere Erklärungen über eine Vaskulitis wünschen, besuchen Sie den Link: VASCULITE - Ursachen, Typen, Symptome und Behandlung.
DK ist eine Erkrankung, die überwiegend bei Kindern bis zu 5 Jahren auftritt (80 bis 90% der Fälle). Obwohl es Fälle in allen Ländern und allen Ethnien gibt, ist diese Form der Vaskulitis bei Kindern asiatischer Herkunft, besonders auf Japanisch, viel häufiger.
Während in den westlichen Ländern die jährliche Inzidenz der Kawasaki-Krankheit gering ist und nur 10 bis 20 Fälle pro 100.000 Kinder bis zu 5 Jahren in Japan gemeldet werden, ist die Inzidenz hoch und erreicht 250 Fälle pro Jahr für jeweils 100.000 Kinder. Etwa 1% der japanischen Kinder entwickeln während der ersten 5 Lebensjahre eine Kawasaki-Krankheit.
Kawasaki-Krankheit bei Erwachsenen ist ziemlich selten, mit nur 100 Fällen weltweit zwischen 2010 und 2017 veröffentlicht.
Ursachen der Kawasaki-Krankheit
Der Ursprung der Kawasaki-Krankheit ist noch unbekannt. Epidemiologische und immunologische Studien legen nahe, dass der Auslöser für die Kaskade von Ereignissen, die letztendlich Vaskulitis auslösen, infektiösen Ursprungs sein kann. Die Genese der Krankheit scheint jedoch nicht so einfach zu sein, und es scheinen auch autoimmune und genetische Faktoren notwendig zu sein, damit die Krankheit auftritt.
Die am weitesten verbreitete Hypothese ist heute, dass ein infektiöses Agens, sei es ein Virus oder ein Bakterium, das Immunsystem von genetisch veranlagten Kindern aktivieren kann und eine Autoimmunreaktion gegen die Blutgefäße auslösen kann (um zu verstehen, was eine Autoimmunerkrankung ist), lesen Sie: AUTOIMUNE KRANKHEITEN - Ursachen, Symptome und Behandlung.
Sehr wahrscheinlich verursachen diese Keime, die die Kawasaki-Krankheit auslösen, eine asymptomatische oder nicht symptomatische Infektion, bevor eine Vaskulitis auftritt, weshalb es schwierig ist, mit Sicherheit die Beziehung von DK zu einer früheren Infektion festzustellen.
Einige wichtige epidemiologische Daten unterstützen die Theorie der infektiösen Herkunft, darunter:
- Die Kawasaki-Krankheit ist gekennzeichnet durch einen fieberhaften Hautausschlag mit Entzündung der Lymphknoten und Schleimhaut des Mundes, Manifestationen, die mehreren Infektionskrankheiten der Kindheit ähnlich sind, wie zum Beispiel Masern und Scharlach.
- Die Inzidenz von DK im Winter und Sommer ist saisonal ähnlich wie bei mehreren Virusinfektionen.
- Die Kawasaki-Krankheit tritt häufig bei Ausbrüchen auf und betrifft eine bestimmte Population in einem begrenzten geografischen Gebiet.
- In Japan wurde beobachtet, dass Geschwister von Kindern mit DK ein höheres Risiko haben, die Krankheit zu entwickeln, die normalerweise innerhalb einer Woche nach dem Auftreten der Symptome beim ersten Kind auftritt.
- Die Krankheit ist bei Kindern unter fünf Jahren häufig, aber bei Kindern unter sechs Monaten ist es selten. Diese Tatsache kann durch das Vorhandensein von maternalen Antikörpern erklärt werden, die in den ersten Lebensmonaten noch im Körper des Babys zirkulieren, was deren Kontamination durch die auslösenden Keime verhindern würde.
Unter den Viren und Bakterien, die die Kawasaki-Krankheit auslösen können, sind einige mutmaßliche Agenten:
- Parvovirus B19.
- Meningokokken.
- Mycoplasma pneumoniae.
- Klebsiella pneumoniae.
- Adenovirus.
- Cytomegalovirus.
- Parainfluenza-Virus.
- Rotavirus.
- Masernvirus.
- Epstein-Barr-Virus.
- Humanes lymphotropes Virus.
- Rickettsia.
Symptome der Kawasaki-Krankheit
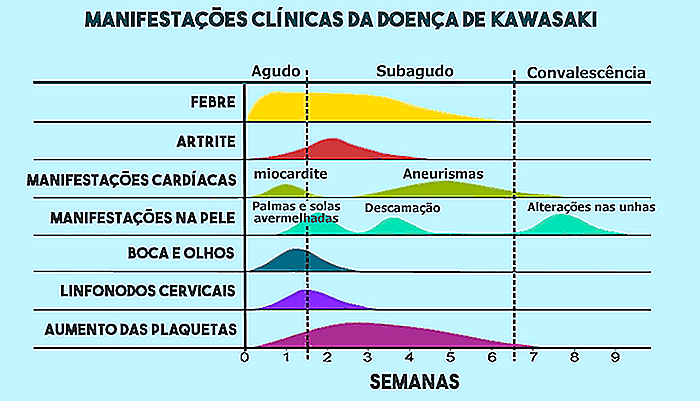
Das klinische Bild der Kawasaki-Krankheit wird normalerweise in 3 Phasen unterteilt: akute, subakute und Rekonvaleszenz, wie die folgende Grafik zeigt.
1. Akute Phase
Fieber
Hohes Fieber über 38, 5 ° C, plötzlicher Beginn und schlechtes Ansprechen auf Antipyretika, ist das erste und häufigste Zeichen der Kawasaki-Krankheit. Unbehandelt dauert das Fieber meist mehrere Tage, manchmal sogar Wochen.
Konjunktivitis
Einige Tage nach Beginn des Fiebers beginnen 90% der Kinder eine bilaterale Konjunktivitis, die normalerweise eine stärkere Rötung im lateralen Teil der Augen verursacht, mit wenig oder keiner gelblichen Sekretion. 70% der Patienten mit Augenbeteiligung entwickeln auch eine Uveitis anterior, die Entzündung der Iris um die Pupille herum.
Mucosit
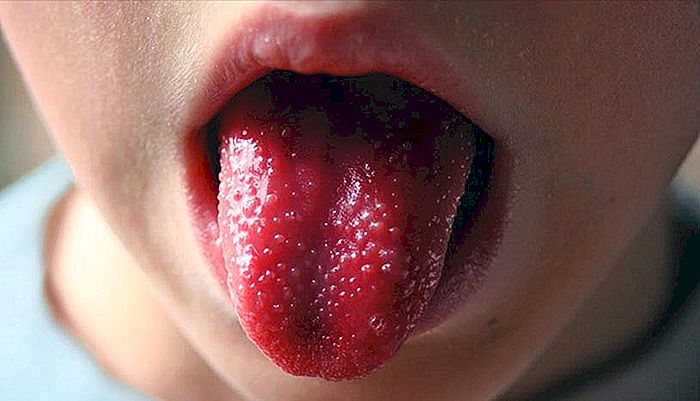
Ungefähr zur gleichen Zeit, in der Konjunktivitis auftritt, entwickelt der Patient gewöhnlich auch eine Mukositis, eine Entzündung der Schleimhaut des Mundes. Die Lippen sind rötlich und rissig, während die Zunge sich entzündet und die Papillen sehr deutlich werden. Sie bekommen einen typischen Aspekt, der "Zunge in der Erdbeere" genannt wird, wie in dem Bild dargestellt, das den Text öffnet.
Im Gegensatz zu einer Konjunktivitis, die in fast allen Fällen auftritt, ist die Mukositis möglicherweise nicht bei allen Patienten vorhanden oder kann sehr mild sein und fast unbemerkt vorbeigehen.
Ausschlag
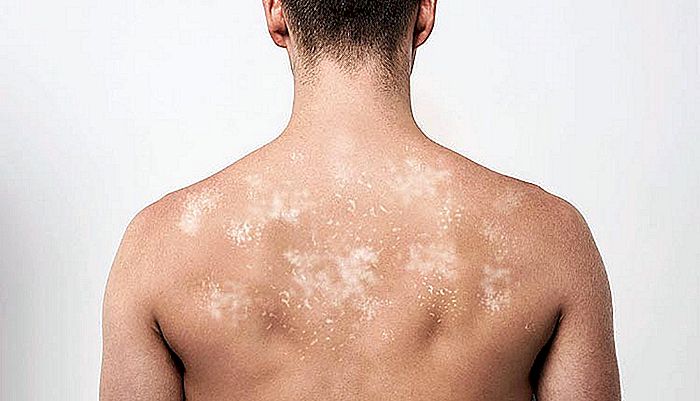
Auch in den ersten Tagen des Fiebers tritt bei etwa 70% der Patienten ein Hautausschlag in den Genital-, Perianal- und Rumpfbereichen auf.
Zervikale Lymphadenitis
Zervikale Lymphadenitis (vergrößerte Lymphknoten im Nacken) ist in der Regel in 25 bis 50% der Fälle vorhanden. Die meisten Patienten haben einen einzelnen vergrößerten Lymphknoten im vorderen Bereich des Halses.
Arthritis
Arthritis tritt normalerweise nur bei 10% der Patienten auf. Die am häufigsten betroffenen Gelenke sind die Knöchel, Knie und Hüften.
Herzmanifestationen
Myokarditis (Entzündung des Herzmuskels) und Perikarditis (Entzündung des Perikards) sind oft die Komplikationen, die in der akuten Phase der Kawasaki-Krankheit auftreten. Arrhythmien und Herzklappenläsionen können ebenfalls auftreten.
Auf der Echokardiographie zeigen einige Patienten mit Myokarditis bereits in den ersten Tagen erste Anzeichen einer Herzinsuffizienz.
Hände und Füße
Rötung und Schwellung der Handflächen und Fußsohlen sind gewöhnlich die letzte Manifestation in der akuten Phase. Die Verletzung der Füße kann das Gehen des Kindes erschweren.
Andere Anzeichen und Symptome
In den ersten 10 Krankheitstagen kann der Patient auch folgendes präsentieren:
- Durchfall, Erbrechen oder Bauchschmerzen - 61%.
- Reizbarkeit - 50%.
- Erbrechen allein - 44%.
- Appetitlosigkeit - 37%.
- Husten - 35%.
- Gelenkschmerzen (keine Anzeichen von Arthritis) - 15%.
2. Subakute Phase
Die subakute Phase beginnt mit dem Verschwinden des Fiebers, eine Tatsache, die normalerweise um den zehnten Tag auftritt und bis zur vierten oder sechsten Woche anhält. Das Nicht-Verschwinden des Fiebers nach 2 Wochen ist normalerweise ein Zeichen einer schlechten Prognose, da es mehr mit Herzkomplikationen verbunden ist.
Die charakteristische Manifestation des subakuten Stadiums ist das Abblättern der Finger, das gewöhnlich an den Extremitäten beginnt und sich über die Hände und Füße ausbreitet. Ein anderer typischer Befund ist das Auftreten von Aneurysmen in den Koronararterien, die durch eine Entzündung der Blutgefäße verursacht werden.
Anzeichen und Symptome, die in der akuten Phase ausgelöst werden, wie Erbrechen, Durchfall, Reizbarkeit und Gelenkschmerzen, können in dieser nächsten Phase der Krankheit noch vorhanden sein.
Labortisch hat der Patient eine hohe Thrombozytenzahl (Thrombozytose), die 1 Million Zellen pro Mikroliter überschreiten kann, was das Risiko einer Thrombusbildung in den Blutgefäßen (Thrombose) stark erhöht.
Die Werte von HSV und C-reaktivem Protein (CRP) sind ebenfalls sehr hoch.
3. Rekonvaleszenzphase
Die Phase der Rekonvaleszenz ist durch die vollständige Auflösung der Krankheitssymptome gekennzeichnet, was normalerweise innerhalb von 3 Monaten geschieht.
Während dieser Phase können Querrillen auf den Nägeln erscheinen, die Beau-Linien genannt werden.
In der Rekonvaleszenzphase lösen sich die kleinen Aneurysmen der Koronararterie spontan auf. Größere Aneurysmen hingegen können sich ausdehnen und Myokardinfarkt verursachen.
Diagnostische Kriterien
Es gibt keine Labor- oder bildgebende Untersuchung, die allein die Kawasaki-Krankheit diagnostizieren kann. Daher erfolgt die Diagnose in der Regel durch eine gemeinsame Bewertung der epidemiologischen Anamnese, Symptome und Ergebnisse der ergänzenden Tests.
Die diagnostischen Kriterien, die 1967 von Dr. Tomisaku Kawasaki aufgestellt wurden, werden bis heute beibehalten.
Damit ein Kind bis zum Alter von 5 Jahren mit DK diagnostiziert wird, muss er mindestens 5 Tage Fieber haben, verbunden mit mindestens vier der folgenden fünf körperlichen Befunde:
- Bilaterale Konjunktivitis.
- Entzündung der Mundschleimhaut.
- Entzündung und Ödeme von Händen und Füßen.
- Ausschlagscharakteristik.
- Zervikale Lymphadenopathie (mindestens ein Lymphknoten größer als 1, 5 cm Durchmesser).
Das Echokardiogramm ist eine Untersuchung, die nicht zu den diagnostischen Kriterien gehört, aber zur Früherkennung kardialer Komplikationen nützlich ist.
Behandlung der Kawasaki-Krankheit
Eine frühzeitige Behandlung der Kawasaki-Krankheit ist wichtig, um das Risiko von Komplikationen zu reduzieren.
Die Verabreichung von intravenösem Immunglobulin in einer Einzeldosis noch in den ersten 10 Tagen ist die wichtigste therapeutische Maßnahme.
Wenn die Diagnose nicht innerhalb der ersten 10 Tage gestellt wurde, der Patient jedoch Anzeichen einer aktiven systemischen Entzündung, wie hohes Fieber und erhöhtes CRP, zeigt, kann Immunglobulin auch nach dem 10. Krankheitstag verabreicht werden.
Aspirin in hohen Dosen wird normalerweise in der akuten Phase verwendet, da es neben einer entzündungshemmenden und antipyretischen Wirkung auch die Wirkung von Blutplättchen hemmt und das Thromboserisiko verringert.
Die Sterblichkeitsrate der behandelten Patienten ist gering (0, 1 bis 0, 3%). Seltene Todesfälle treten auf, wenn eine schwere Herzbeteiligung vorliegt, die gewöhnlich zu Myokardinfarkt, Arrhythmien oder rupturierten Aneurysmen führt. Diese Fälle treten normalerweise auf, wenn die Diagnose nicht früh gestellt wird und die Behandlung nicht innerhalb der ersten 10 Krankheitstage erfolgt.

Schwierige Kontrolle der arteriellen Hypertonie
Kontrollierte Hypertonie, auch als resistente Hypertonie bezeichnet, kann selbst mit multiplen Antihypertensiva nicht kontrolliert werden. Patienten mit chronischem unkontrolliertem Blutdruck haben ein hohes Risiko für Herz-Kreislauf-Erkrankungen. Bei Patienten mit resistenter Hypertonie handelt es sich um eine Gruppe von Patienten, die eine noch größere Aufmerksamkeit von ihren Ärzten verdienen, da das Problem oft nicht in einem Blutdruck liegt, der schwer zu kontrollieren ist, sondern in einer unzureichenden Behandlung. In
RENAL CALCULUS (Nierensteine) - Ursachen, Symptome und Behandlung
Der Stein in der Niere, alias Nierenstein oder Nieren-Lithiasis, ist eine sehr häufige Krankheit, verursacht durch die Kristallisation von Mineralsalzen, die im Urin vorhanden sind. Die Krise der Nierenkolik ist eines der schmerzhaftesten Ereignisse, die ein Patient im Leben erfahren kann. Der Schmerz, der durch den Nierenstein verursacht wird, wird oft als schlimmer als der einer Geburt, Knochenbruch, Schusswunden oder Verbrennungen beschrieben.